
Inhaltsverzeichnis
Behandeln
CUP-Behandlung
Eine Krebsbehandlung wirkt sich häufig nicht nur auf das Krebsgewebe, sondern auf Ihren gesamten Körper aus. Vor Beginn der Behandlung kann es hilfreich sein, mit Ihrem Arzt zu besprechen, welche Aspekte in Bezug auf Ihren allgemeinen Gesundheitszustand und die Krankheitsverarbeitung zu beachten sind. Jüngere Patienten machen sich möglicherweise Gedanken über den Einfluss auf ihre Zeugungsfähigkeit und den Kinderwunsch. Weitere wichtige Themen sind beispielsweise Ernährung, Sport und psychologische Hilfe.
Je nach der Situation im Einzelfall können bei der Behandlung von CUP verschiedene Ziele angestrebt werden. Die Behandlung kann beispielsweise darauf abzielen:
- Krebszellen aus dem Körper zu entfernen
- den Tumor schrumpfen zu lassen
- das Tumorwachstum zu verringern oder zu verlangsamen
- die Symptome des Patienten zu lindern (siehe „Die Bedeutung der unterstützenden Behandlungsmassnahmen und der Palliativbetreuung”)
… oder eine Kombination aus diesen Zielsetzungen.
Vielleicht möchten Sie mit Ihrem Arzt darüber sprechen …
- welche Behandlungsmöglichkeiten es für Ihre individuelle Situation gibt
- welche Ziele mit der angewandten Behandlung verfolgt werden sollen
- welche Nebenwirkungen Ihre Behandlung mit sich bringt und ob es Alternativen mit weniger Nebenwirkungen gibt
- ob es die Möglichkeit der unterstützenden Pflege gibt
- wie die Möglichkeit ist, an einer klinischen Studie teilzunehmen
CUP-Behandlungsoptionen
Chirurgische Eingriffe, Strahlentherapien und Chemotherapien sind etablierte, wirksame und gängige Behandlungsmethoden für eine Vielzahl von Krebsarten. Diese und andere Behandlungsoptionen können sich für CUP-Patienten eignen. Im Gegensatz zu anderen Krebsarten gibt es bei CUP keine einschränkende Abfolge, in der die Behandlung erfolgen muss. Der Arzt wählt die besten Behandlungsoptionen in Abhängigkeit von der individuellen Situation des Patienten.

Chirurgische Eingriffe können eine Möglichkeit für CUP-Patienten sein.1

Bei der Strahlentherapie wird energiereiche Strahlung zur Krebsbekämpfung verwendet.2 Dies ist eine weltweit sehr verbreitete Methode zur Krebsbehandlung. Die Strahlung schädigt aber auch gesunde Zellen im Expositionsbereich.
Die Ärzte können eine Chemotherapie anstelle von oder in Kombination mit anderen Therapien vorschlagen. Die Chemotherapie beinhaltet die Verabreichung von Medikamenten, die schädigende Wirkung gezielt auf schnell wachsende Zellen, wie beispielsweise Krebszellen, ausüben. Auch normale Körperzellen können werden von der Chemotherapie geschädigt.3
Die Immuntherapie aktiviert oder reaktiviert das Immunsystem des Patienten und unterstützt es dadurch bei der Krebsbekämpfung.4 Es gibt verschiedene Optionen zur Reaktivierung / Aktivierung des Immunsystems, beispielsweise mit Medikamenten, Impfstoffen oder durch Zelltransfer.

Bei der zielgerichteten Therapie gelangen Medikamente zur Anwendung, die nur Krebszellen angreifen (auf diese „abzielen“), nicht jedoch normale Zellen.5
Abgesehen von den standardmässigen Krebsbehandlungen im Rahmen der klinischen Routinebehandlung bietet sich unter Umständen auch die Möglichkeit der Teilnahme an einer klinischen Studie. Bei einer klinischen Studie wird unter streng regulierten Bedingungen geprüft, ob eine neue Behandlungsoption erfolgreicher ist als die Standardbehandlung.
Legen Sie einen Ordner an
Darin können Sie die medizinischen Informationen, die Sie erhalten, ihre Unterlagen und Ihre Fragen sammeln. Nehmen Sie diesen Ordner zu Ihren Arztbesuchen mit – so haben Sie immer alle benötigten Informationen zur Hand.
Machen Sie sich Notizen
Versuchen Sie, während des Gesprächs mit dem Arzt Notizen zu machen. Das erleichtert die weitere Recherche und hilft Ihnen, sich Fachbegriffe zu merken.
Bringen Sie ein Familienmitglied / einen Freund mit
Bitten Sie ein Familienmitglied, einen vertrauenswürdigen Freund oder Ihre Betreuungsperson, Sie zu dem Arzttermin zu begleiten. Sie könnten relevante Fragen haben, die Sie auch in das Gespräch einbringen können.
Teamarbeit für den Patienten
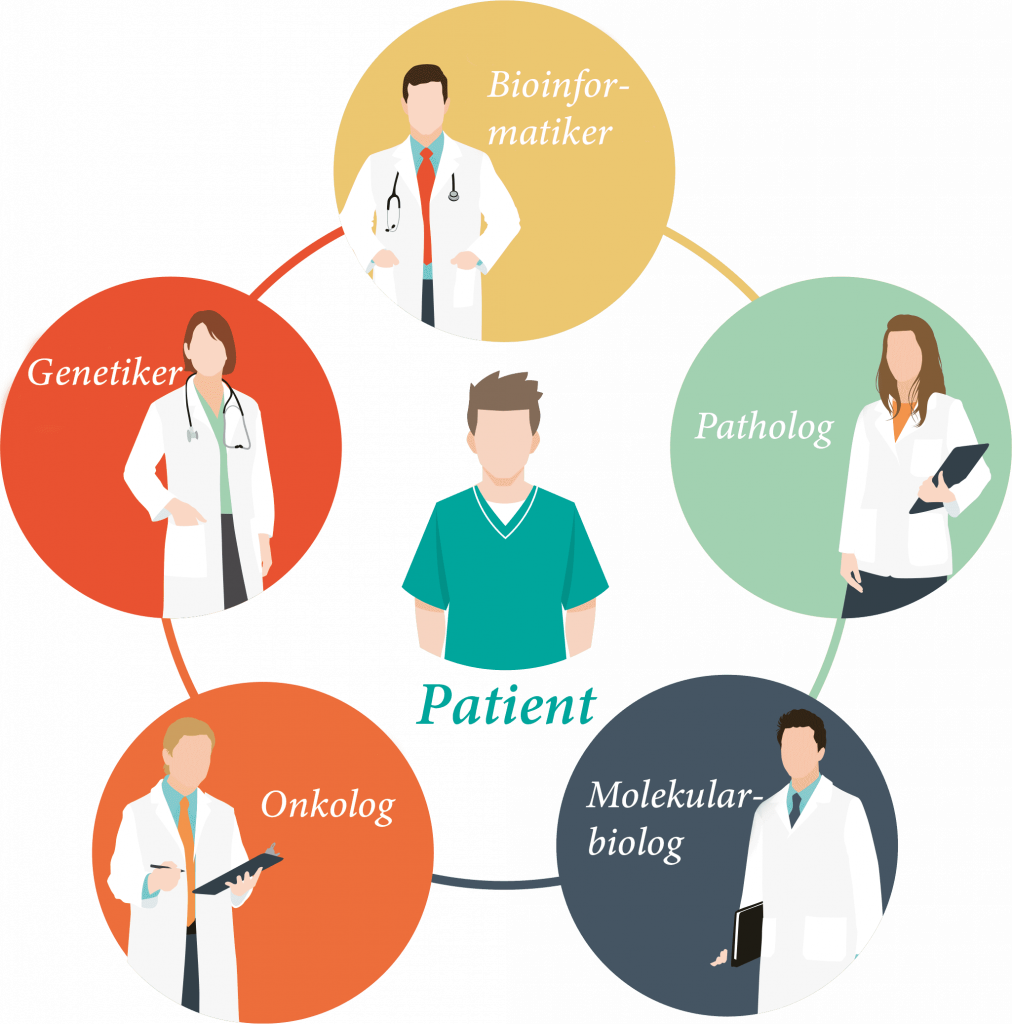
Da Krebs eine komplexe Erkrankung ist, kommt es immer häufiger vor, dass Ärzte aus verschiedenen Fachbereichen zusammenarbeiten, um die am besten geeignete Behandlung für den jeweiligen Patienten zu finden. Ein Beispiel für solche Teamarbeit ist das sogenannte Molecular Tumour Board (MTB).6-9 Dazu gehören Ihr eigener Arzt sowie gegebenenfalls Onkologen, Bioinformatiker, Molekularbiologen, Pathologen und Genetiker.
Die Bedeutung der unterstützenden Behandlungsmassnahmen und der Palliativbetreuung
Die unterstützenden Behandlungsmassnahmen und die Palliativbetreuung sollen die Symptome und den krankheitsbedingten Stress schwer kranker Patienten lindern. Obwohl diese beiden Arten der Behandlung in mehrfacher Hinsicht übereinstimmen – die Begriffe werden oft sogar gleichbedeutend verwendet – gibt es dennoch gewisse Unterschiede.10, 11
Die unterstützenden Behandlungsmassnahmen …
- konzentrieren sich auf Patienten, die sich einer Krebsbehandlung unterziehen, und gehören zum medizinischen Bereich der Onkologie
- ermöglichen und unterstützen die Krebsbehandlung und helfen dem Krebspatienten, die Behandlung zu bewältigen
- unterstützen die Rehabilitation und verbessern die Lebensqualität von Patienten, denen es relativ gut geht
Die Palliativbetreuung …
- richtet sich an alle Patienten, die an einer schweren lebensbedrohlichen Erkrankung leiden
- ist ein spezialisierter Bereich mit speziell geschultem medizinischem Personal
- konzentriert sich auf die Symptomkontrolle und die Lebensqualität bei häufig unbekannter Prognose
Beide Ansätze …
- können an jedem Punkt der Krebsbehandlung zum Einsatz gelangen
- stellen den Menschen als Ganzheit in den Vordergrund, nicht nur ihre Krankheit
- thematisieren die körperlichen, emotionalen und sozialen Aspekte des Krankheitsverlaufs beim Patienten
- tragen auch den Bedürfnissen der Betreuer, der Freunde und der Familie des Patienten Rechnung
- ermöglichen dem Patienten dennoch eine systemische Behandlung, beispielsweise eine Chemotherapie, wenn dies im Einzelfall sinnvoll ist
Im Gegensatz zu den unterstützenden Behandlungsmassnahmen und der Palliativbetreuung setzt die Hospizpflege bei Patienten mit begrenzter Lebenserwartung an; hier liegt der Schwerpunkt auf der Symptomkontrolle und der Lebensqualität.
„Ich bin schon seit fünf Jahren in Palliativbehandlung. Dabei versuche ich nicht, die Krankheit loszuwerden; ich möchte sie lediglich unter Kontrolle haben. Meine Lebensqualität ist hervorragend.“ – Kate, CUP-Patientin
Prognose
Wenn Sie selbst oder eine geliebte Person eine CUP-Diagnose erhalten hat/haben, fragen Sie sich vermutlich, wie die Prognose im Zusammenhang mit diesem Krebs aussieht. Eine Prognose ist eine informierte Voraussage des zeitlichen Verlaufs und des Behandlungserfolgs. Bei allen Krankheiten, insbesondere jedoch bei Krebs, lässt sich der genaue Behandlungserfolg niemals hundertprozentig vorhersagen. Da die Prognose von Patient zu Patient unterschiedlich ist, sollten Sie Ihren speziellen Fall mit Ihrem Arzt besprechen.
Literatur
1 Cancer Society. Surgery for a Cancer of Unknown Primary. Verfügbar unter: https://www.cancer.org/cancer/cancer-unknown-primary/treating/surgery.html
(Letzter Zugriff am 27. Mai 2020).
2 Cancer Research UK. What is radiotherapy? Verfügbar unter:
https://www.cancerresearchuk.org/about-cancer/cancer-in-general/treatment/radiotherapy/about
(Letzter Zugriff am 27. Mai 2020).
3 Cancer Research UK. How chemotherapy works [Wie Chemotherapie funktioniert]. Verfügbar unter: https://www.cancerresearchuk.org/about-cancer/cancer-in-general/treatment/chemotherapy/how-chemotherapy-works
(Letzter Zugriff am 27. Mai 2020).
4 Cancer Research UK. What is immunotherapy? Verfügbar unter: https://www.cancerresearchuk.org/about-cancer/cancer-in-general/treatment/immunotherapy/what-is-immunotherapy
(Letzter Zugriff am 27. Mai 2020).
5 Cancer Research UK. What are targeted cancer drugs? Verfügbar unter: https://www.cancerresearchuk.org/about-cancer/cancer-in-general/treatment/targeted-cancer-drugs/what-are-targeted-cancer-drugs
(Letzter Zugriff am 27. Mai 2020).
6 2017 ACCC Educational series – Virtual Molecular Tumour Boards. Verfügbar unter: https://www.accc-cancer.org/resources/pdf/VTB-ACCC-Molecular-Testing-Article.pdf
(Letzter Zugriff am 27. März 2020).
7 Burkard ME et al. JCO Precision Oncology 2017: 1-10.
8 Knepper TC et al. The oncologist 2017; 22: 144-151.
9 van der Velden DL et al. Ann Oncol 2017; 28: 3070-3075.
10 Radbruch L et al. Palliativmedizin 2011; 12: 260-270.
11 Supportiv oder palliativ – Gedanken zur Terminologie. Prof. Dr. med. Jens Papke, 2015. Verfügbar unter: https://ch.universimed.com/fachthemen/5628
(Letzter Zugriff am 8. April 2020).
Klinische Studien
Was sind klinische Studien?
Eine klinische Studie, auch als klinische Prüfung bezeichnet, ist eine Art Forschungsstudie, in der geprüft werden soll, wie gut sich neue medizinische Ansätze in der Praxis bewähren.1 Klinische Studien müssen sich streng an die ethischen Normen und die gültigen gesetzlichen Vorgaben halten; dadurch ist die soziale und medizinische Validität der Studie garantiert und der verantwortliche Umgang mit den Teilnehmern gewährleistet.2
Der Vorteil klinischer Studien für Krebspatienten
Die wissenschaftliche Forschung hat gezeigt, dass Krebspatienten von der Teilnahme an klinischen Studien profitieren. Insgesamt war eine längere Überlebenszeit und eine Senkung der Sterblichkeitsrate zu verzeichnen.3, 4 Allerdings ist jeder Fall wieder anders und es gibt keine Garantie dafür, dass jeder einzelne Teilnehmer tatsächlich von einer klinischen Studie profitiert.
Kriterien für die Teilnahme an der Studie
Bei klinischen Studien sind strikte Kriterien für die Patienten vorgegeben, die diese erfüllen müssen, um daran teilnehmen zu können. Es kann sein, dass Sie diese so genannten Einschlusskriterien nicht erfüllen und daher nicht an der Studie teilnehmen können.
Gibt es klinische Studien für CUP-Patienten?
Verglichen mit anderen Krebsarten gibt es nur wenige klinische Studien, an denen CUP-Patienten teilnehmen können. Informationen über aktuelle klinische Prüfungen im Zusammenhang mit CUP finden Sie im Register Klinischer Studien der EU unter
- Studien, welche in der Schweiz durchgeführt werden, sind auf der Internetseite des Bundesamtes für Gesundheit unter www.kofam.ch zugänglich.
- www.clinicaltrialsregister.eu, Informationen über in der Europäischen Union (EU) beziehungsweise dem Europäischen Wirtschaftsraum (EWR) durchgeführte klinische Studien
- www.ClinicalTrials.gov, eine Datenbank mit privat und öffentlich finanzierten klinischen Studien weltweit
Hinweis: die Betreiber dieser Website übernehmen keinerlei Haftung für die Inhalte externer Websites.
In diesem Zusammenhang ist darauf hinzuweisen, dass nicht alle Studien in jedem Land verfügbar sind.
Finden Sie weitere Informationen für CUP-Patienten
Dieser Abschnitt enthält hilfreiche Informationen über Patientenorganisationen, Begleitdokumente und mehr.
Literatur
1 U.S. Department of Health and Human Services. National Institutes of Health. National Cancer Institute. NCI Dictionary of Cancer Terms. Clinical Trial. Verfügbar unter: https://www.cancer.gov/publications/dictionaries/cancer-terms/def/clinical-trial
(Letzter Zugriff am 16. März 2020).
2 U.S. Department of Health and Human Services. National Institutes of Health. Clinical Center. Patient Recruitment. Verfügbar unter: https://clinicalcenter.nih.gov/recruit/ethics.html
(Letzter Zugriff am 16. März 2020).
3 Zaorsky NG et al. Journal of Clinical Oncology 2018; 36: e18513-e18513.
4 Unger JM et al. American Society of Clinical Oncology educational book. American Society of Clinical Oncology. Annual Meeting 2016; 35: 185-198.
